ブログ > 医療通訳の今後は?従来からの課題と最近の取り組みを解説!
医療通訳の今後は?従来からの課題と最近の取り組みを解説!
-
2023.07.11
医療通訳

従来の医療通訳には課題が少なくありませんでしたが、行政・医療機関・民間事業者などが力を合わせて取り組んだ結果、状況が大きく改善してきています。
本記事では、医療通訳における従来の課題や最近の取り組みをまとめて解説します。
医療通訳とは?
まず、医療通訳の定義と医療通訳の関係者の構造について解説します。
医療通訳の定義
厚生労働省の資料では、医療通訳者の役割は以下のように定義されています。
・医療、保健分野における必要な関連知識や語彙、能力と技能を持ち、診療等の場面において、 言葉の媒介者として、話し手の意図を正確に理解して、聞き手にその内容を忠実に伝え、対話者間の効果的なコミュニケーションを可能にする。
・言語的、文化的、社会的に異なる医療従事者と患者等の間に入り、両者の相互理解を支援するため、必要に応じて専門家と患者の間の文化的橋渡しを行う。
引用:厚生労働省 医療通訳
医療機関以外にも、医療機器メーカーや製薬会社でも医療通訳者が必要な場合がありますが、本記事では外国人患者さんと日本の医療機関の医療従事者とのコミュニケーションを仲介することを医療通訳と想定します。
医療通訳の関係者
医療通訳に携わる個人・団体の関係図は以下の通りです。
医療通訳は、患者・医療機関・医療通訳者だけで完結しません。医療通訳者の雇用者は多様であり、
・医療機関
・行政機関
・営利事業者(株式会社など)
・非営利団体(NPOなど)
などが挙げられます。
また、医療通訳の普及に伴い、医療通訳の業界団体や育成団体も数が増えてきました。
一方、厚生労働者や自治体は、医療通訳制度を整備し、医療通訳の普及を支援しています。
理想の医療通訳
医療通訳のあるべき姿とはどのようなものでしょうか。以下の3つに集約されるでしょう。
医療通訳の整備は、日本語を話さない患者さんを優遇することではありません。日本語を話す患者さんと同様の公正な医療を受ける権利を守るために、医療通訳が必要です。
日本も採択している、患者の権利について定めた「患者の権利に関する世界医師会リスボン宣言」の中に、医療通訳に関する2つの権利が記載されています。
| 情報に対する権利 | 患者は、いかなる医療上の記録であろうと、そこに記載されている自己の情報を受ける権利を有し、また症状についての医学的事実を含む健康状態に関して十分な説明を受ける権利を有する。情報は患者の文化に適した方法で、かつ患者が理解できる方法で与えられなければならない。 |
| 自己決定の権利 | 患者は、自分自身に関わる自由な決定を行うための自己決定の権利を有する。患者は自分自身の決定を行ううえで必要とされる情報を得る権利を有する。 |
医療通訳は、患者さんの「情報に対する権利」や「自己決定の権利」といった当然の権利を守るために必要でしょう。
また、外国人患者さんの受入れは、医療機関にとっては慣れないこともあり不安もあるかもしれません。医療機関が安心して外国人患者さんを受入れられるようになることも重要でしょう。
医療通訳者については、後ほど解説します。
従来の医療通訳の課題
医療通訳は、長らく患者の家族や友人、会社の同僚等の手によっておこなわれることが多い状態でした。しかし、プロではない人による通訳にはいくつかの問題点があります。
1. 家族・友人・職員通訳はリスクが大きい
家族・友人・職員通訳のリスクについて、厚生労働省では以下のようにまとめています。
・医療知識や通訳技術が不足しており、誤訳が発生する患者さんに厳しい内容を伝えない
(例:通訳をしていた子供が親に病名を伝えない)
・守秘義務の意識がなく、患者さんの病名を勝手に他人に漏らす
(例:患者さんの友人の通訳者が、患者さんがエイズであることを他の友人に勝手に話す)
・自分にとって都合の悪い内容を伝えない
(例:会社の同僚が通訳者で、労災を隠そうとする)
・中立性を保てず、患者さんの言葉を通訳するのではなく、患者さんの代わりに自分の意見を話し始める
引用:厚生労働省 外国人患者受け入れのための医療機関向けマニュアル
家族や友人による通訳の最大の問題は、通訳をする人が医療通訳をするための訓練を受けていない点です。
専門の医療通訳者は、医療通訳者としての訓練を受け、医療知識や通訳技術はもちろん、守秘義務や「足さない引かない忠実な通訳」といった医療通訳者としての倫理を学んでいます。
一方、通訳をお願いされた家族や友人は、医療通訳者として持つべき知識・技術・倫理を持ち合わせていない場合がほとんどでしょう。さらに、自分の身内や近い存在がケガや病気になった際に冷静でいられる方ばかりではありません。
そのため、病院内の案内など簡単な内容であれば対応できますが、医療の専門性の高い内容の場合は、正確に通訳できない、あるいは家族や通訳者自身の精神的な負担が大きいなどの問題が発生する可能性が高いのです。
また、通訳者が適切に通訳できないかもしれないと医療機関が把握していたにも関わらず、通訳者を交代するなどの適切な対処をしなかった場合、医療機関が安全な医療を提供する努力を怠ったと法廷で判断されてしまう可能性があります。専門の医療通訳者を用意することは、誤訳による訴訟リスクなどを抑えられ、医療機関やスタッフを守ることにつながります。
厚生労働省が作成した 外国人患者の受入れのための医療機関向けマニュアル(第4.0版)においても、専門の医療通訳者以外による通訳は、医療機関の通訳として推奨されていません。
医療安全の観点から、専門の医療通訳の利用が重要なのです。
2. 医療通訳者に関する課題
医療の場での通訳は、先述の通り家族や友人等の手でおこなわれることが多かったため、通訳をする人にお金を支払うことが当たり前ではありませんでした。
また、医療通訳の資格もなく、統一した基準による質の管理もできていませんでした。通訳の質が統一されていないと、医療機関は医療通訳を頼みづらくなります。その結果、医療通訳の仕事が減り、医療通訳者が増えないという悪循環のような状況が起きていました。
そのため、医療通訳の公的な資格が作られ、通訳者の質が担保され、適切な報酬が発生するようになることが期待されていました。
医療通訳の課題に対する主な取り組み3つ
以上で述べたような医療通訳の課題に対して、これまでにおこなわれてきた主な取り組み3つについて解説していきます。
1. 専門の医療通訳の普及
遠隔医療通訳の登場と、官公庁や民間事業者、医療機関の取り組みによって、家族や友人などによる通訳ではなく、医療専門の通訳者による通訳が広く普及し、多くの場面で用いられるようになりました。遠隔医療通訳の概要と、官公庁・民間・医療機関それぞれの取り組みについて解説します。
遠隔医療通訳サービスの登場
これまで、医療安全やリスク管理の観点で、医療通訳者としての訓練を受けた通訳者による通訳が提供できる体制を整備することが重要だと解説してきました。
医療通訳の派遣については、一部のNPO等で、2000年以前から取り組みが開始されました。2000年ごろには過去の地道な活動が自治体と連携することで広がりを見せていきます。しかし、医療通訳という専門的なスキルを持った人材を、各地域で確保し数多くの依頼に対応するのは簡単なことではありません。また、医療機関が独自に複数言語にわたって医療通訳者を雇用するのは、費用面や適切な人材の少なさから困難を極めます。そこで注目され始めたのが電話やビデオを使った遠隔医療通訳サービスです。
オーストラリアやアメリカなどの医療通訳の先進国では、以前から電話医療通訳システムが広く普及していました。日本において遠隔通訳サービスが普及しはじめたのは、2014年ごろでした。2016年度には、厚生労働省や自治体、医療通訳サービスを運営する民間事業者が力を合わせて遠隔通訳サービスの実証をおこない、その有効性が確認されて今に至ります。
官公庁や医療機関、民間事業者の努力の結果、遠隔医療通訳の普及は進み、専門の医療通訳者による通訳を多くの場面で用いることができるようになりました。
遠隔通訳の特徴について、詳しくは以下の記事をご覧ください。
厚生労働省の医療通訳の普及に関する主な取り組み
〇希少言語に対応した遠隔医療通訳サービスの提供
厚生労働省は、独自に遠隔医療通訳サービスを提供しています。詳しくはこちらの厚生労働省委託事業「希少言語に対応した遠隔通訳サービス」のご案内をご覧ください。
〇団体契約を通じた電話医療通訳の利用促進事業
厚生労働省は、平成30年より、団体契約を通じた電話医療通訳の利用促進事業をおこなっています。
電話医療通訳サービス提供事業者と医療機関が一括で契約することにより、医療機関へのサービスの周知・浸透や、より少ない利用料でのサービス提供を可能にし、外国人患者さんの医療機関へのアクセシビリティ向上に貢献しています。
詳しくはこちらの医療の国際展開 |厚生労働省からご覧いただけます。
〇医療通訳者、外国人患者受入れ医療コーディネーター配置等支援事業
2019年3月に厚生労働省および観光庁より、各都道府県に対して「外国人患者を受け入れる拠点的な医療機関」(以下、拠点的な医療機関)の選出が依頼され、2019年7月17日に厚生労働省が選出結果を公開しました。
拠点的な医療機関は、厚生労働省が実施する「医療通訳者・コーディネーターの配置の財政支援」等の補助事業の交付対象となり、拠点的な医療機関は医療通訳者や外国人患者受入れ医療コーディネーターの雇用にかかる費用の一部を補助金で賄えるようになりました。
拠点的な医療機関の一覧は外国人患者を受け入れる医療機関の情報を取りまとめたリストからご覧になれます。
地方自治体・NPOの医療通訳に関する取り組み
〇医療通訳派遣事業
2000年以前より医療通訳の活動をしているNPOなどの非営利団体もいくつかありましたが、2000年以降自治体とNPOの協働で医療通訳者の養成/研修から派遣までをおこなう事業が増えていきました。
早期の例では、神奈川県と京都市において、2001年から自治体とNPOの協働で医療通訳者の派遣サービスが運営されています。こうした通訳者の派遣サービスは現在でも多くの医療機関で利用されています。
〇自治体による電話医療通訳事業
以下の自治体などでは電話医療通訳サービスが提供されています(2023年6月時点)。コロナウイルス感染症の流行などもあり、遠隔の医療通訳の公的サービスも増加しつつあります。
なお、以下の事業の中には、診察などの医療の専門性の高い会話がおこなわれるような場面には対応しておらず、受付などの簡単な会話がおこなわれる場面のみを想定したサービスもあります。ご使用の際にはどのような場面を対象としているかなどをホームページでご確認ください。
民間事業者の取り組み
〇非営利業者による医療通訳派遣の展開
NPOや地域の国際交流協会などが医療通訳の派遣サービスを提供しています。遠隔医療通訳の普及以前から、ボランティアや有志の方々の活動によって医療通訳は支えられてきました。こうした医療通訳の派遣サービスは現在でも多くの医療機関で利用されており、一部の団体では派遣だけでなく、遠隔通訳の対応も始まっています。
〇事業者による遠隔医療通訳サービスの展開
現在、さまざまな民間事業者が遠隔医療通訳サービスを展開し、医療機関に提供しています。
当社メディフォンも遠隔医療通訳サービス「mediPhone(メディフォン)」を提供しています。
医療機関の取り組み
官公庁・自治体の取り組みによる後押しもあり、多くの医療機関が医療通訳サービスを導入しました。2018年度から2021年度までの3年間の推移は以下の通りです。
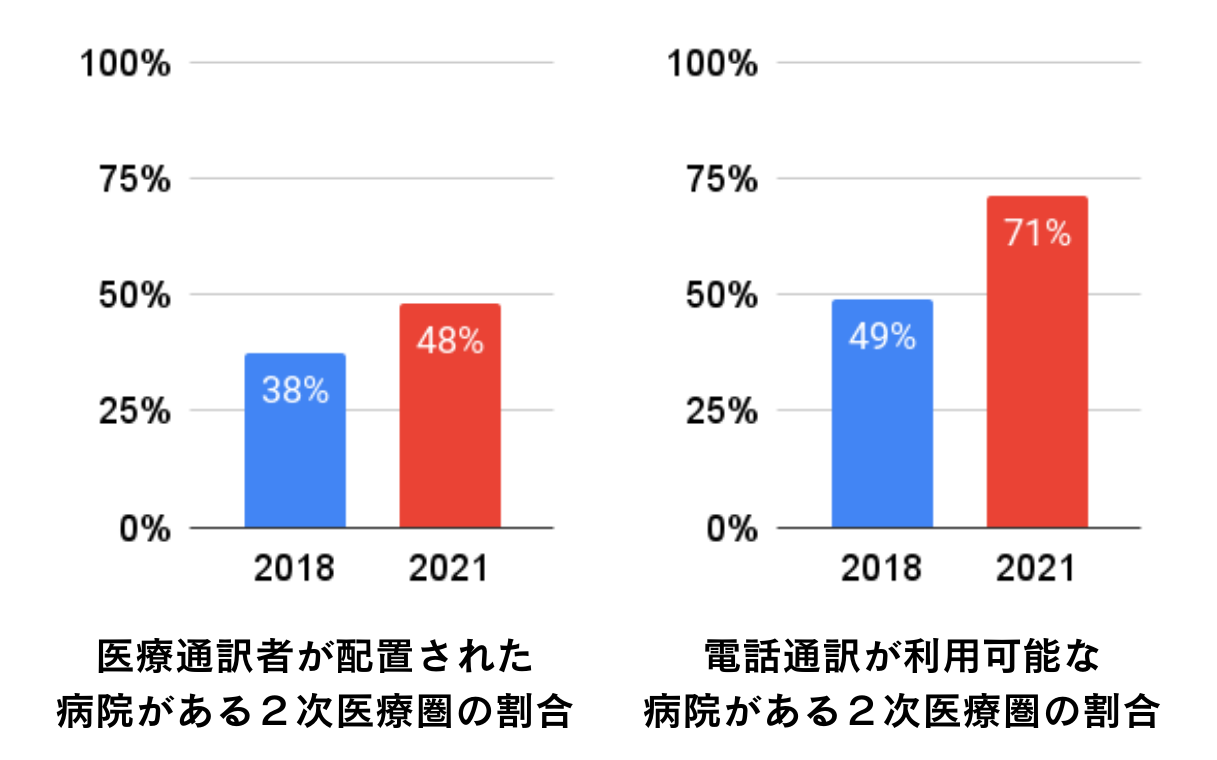
令和3年度医療機関における外国人患者の受入に係る実態調査について (概要版)
2018年から2021年までに、医療通訳者を雇用している、あるいは電話医療通訳を用意している病院は増加しました。2次医療圏の割合が大幅に増加していることから、特定の偏った地域ではなく幅広い地域で医療通訳の普及が進んだことが分かります。
【補足】2次医療圏とは
医療圏とは、医療法によって定められた病床整備のための単位で、1次から3次まであります。
1次医療圏は、診療所などの外来を中心とした日常的な医療を提供する地域区分です。2次医療圏は、一般に入院に関わる医療を提供できる単位で、保健所は2次医療圏に基づいて設置されます。3次医療圏は、高度で最先端の医療を提供する単位で、基本的に都道府県ごとに1つです。
詳しくは、医療計画 |厚生労働省をご覧ください。
2. 最新技術の活用
近年発達しつつある、AI技術も医療通訳の状況改善に貢献しています。現在、様々な翻訳機器が製造され、医療現場に浸透しています。以下のグラフは、2018年から2021年までの、外国人患者受入れのためのデバイスを導入している病院がある2次医療圏の割合の推移です。
2018年から2021年にかけて、2倍近くの2次医療圏でデバイスが導入されたとわかります。グラフのタブレット端末・スマートフォン端末とは主に多言語翻訳機能を搭載したデバイスです。デバイスの導入割合の増加というデータから、医療現場において翻訳や通訳のニーズが高まっていることが示唆されます。
一方で、機械翻訳については、さまざまな課題が指摘されており、診療など重要な場面以外のみに利用を制限することなどが、厚生労働省からも注意点として挙げられています。医療機関では診察室では使わないルールにするなど、使い方には注意が必要です。
3. 医療通訳者に関する環境整備
厚生労働省や業界団体・民間事業者などの努力により、医療通訳者の環境も徐々に改善してきています。医療通訳者の待遇改善、医療通訳者育成カリキュラムの作成について解説します。
医療通訳者育成カリキュラムの作成
医療通訳育成カリキュラム基準・指導要項は平成29年に厚生労働省事業において作成されました。それに基づいて、国際臨床医学会(ICM)によって「医療通訳士®︎」という資格が設けられ、認定制度が整備されました。
2022年4月までに、15言語299名がICM認定医療通訳士となっています。このように育成制度と認定制度が出揃ったことで、今後、ますます医療通訳者の活躍の場が広がっていくでしょう。
医療通訳者の待遇改善
これまでご説明してきた通り、医療通訳の普及や育成・認定制度が整備されたことなどにより、以前に比べ医療通訳者の活躍の場が大きく増え、医療通訳者の仕事に対して適切な報酬が支払われることが多くなりました。
例えば、遠隔医療通訳サービスを運営している当社メディフォンでは、全国の医療機関等からの通訳要請を、システムを介してリアルタイムに全国の医療通訳者に依頼し、電話やビデオで通訳に対応していただいています。
これまでに10万件以上の遠隔医療通訳の依頼に対応し、対応をしてくださった医療通訳者の皆様に通訳時間に応じた報酬をお支払いしています。
遠隔医療通訳は、医療機関にとっていつでもどこでも質の高い医療通訳を依頼できる便利な仕組みです。それだけでなく、高いスキルをもつ医療通訳者にとっても、いつでもどこでも医療通訳の仕事ができる画期的な仕組みであり、待遇改善に大きな役割を果たしています。
医療通訳者の資格についてはこちらの記事で詳しく解説しています。
医療通訳の今後
官公庁、民間事業者や医療機関の努力によって、医療通訳の実態は徐々に改善しています。それでは、今後の医療通訳はどうなっていくことが予想されているのでしょうか。
外国人数の増加
訪日・在住外国人の数はともに増加中です。国内に外国人が増えると、当然、医療機関を訪れる外国人も増えるため、ますます医療通訳の重要性が高まっています。まず、訪日・在住に分けて外国人数の現在までの推移と今後の見通しについて解説していきます。
訪日外国人数の増加
訪日外国人数の推移と、2030年までの訪日外国人数の政府目標数値は以下のとおりです。
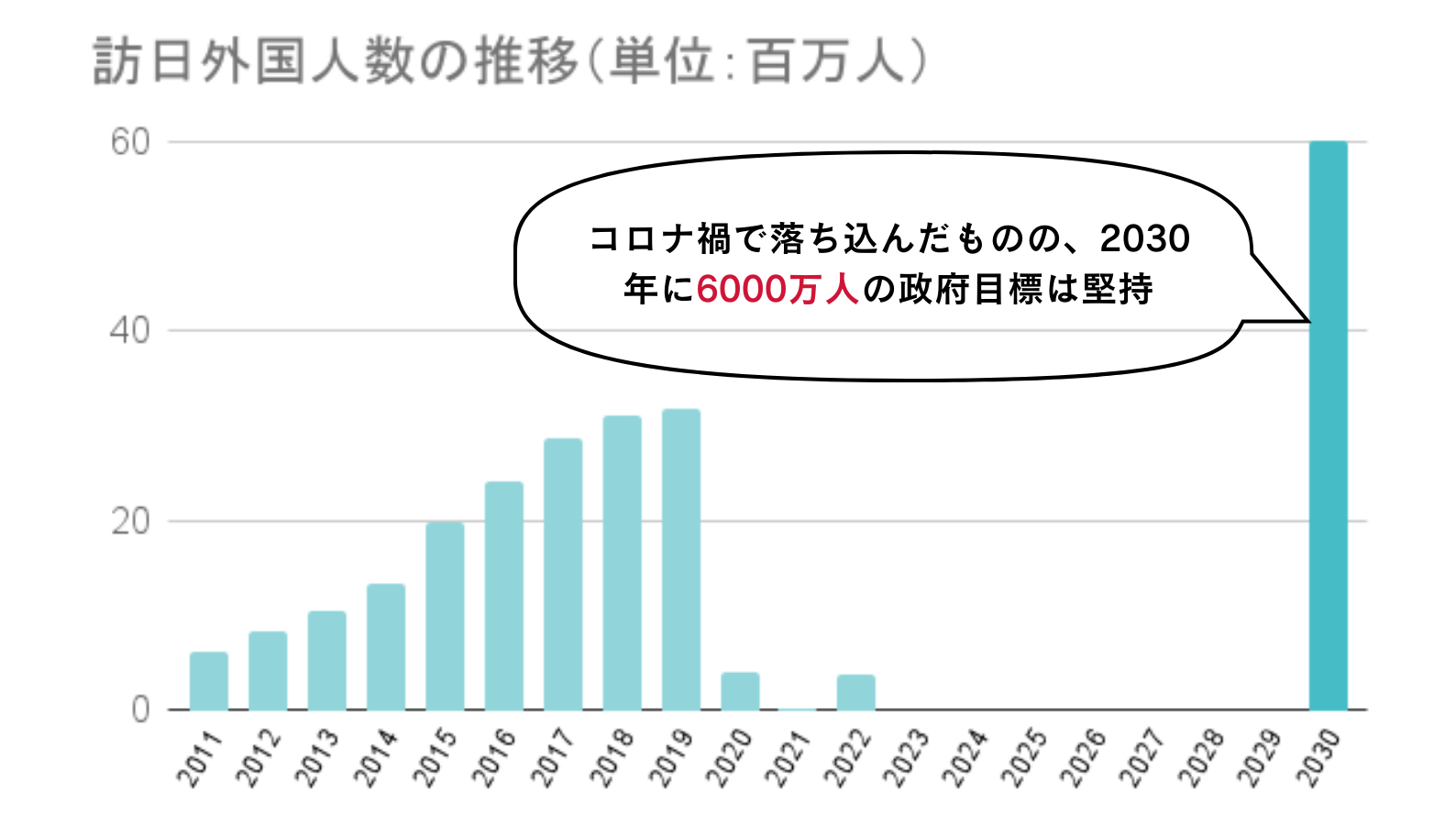
JTB 2023年(1月~12月)の旅行動向見通し|ニュースルーム
2011年から新型コロナウイルス感染症(以下コロナ)の流行が拡大した2020年までは、右肩上がりで上昇しており、3,000万人を越す外国人が来日しています。
また、2021年作成の「観光白書」によれば、2030年に6,000万人の訪日外国人を受け入れるという目標を政府は現在も堅持しており、さらなる外国人観光客の増加が見込まれます。株式会社JTBが2023年1月に発表した、旅行動向見通しによると2023年の訪日外国人旅行者数は、2,110万人(対前年比550.6%、対2019年比66.2%)と推計されています。
在留外国人の増加
訪日外国人だけではなく、在留外国人の数も増加しています。以下は在留外国人数の推移です。
令和4年末現在における在留外国人数について | 出入国在留管理庁
在留外国人の数は2012年から2019年まで右肩上がりに増加し、コロナ禍で一度落ち込みましたが、令和5年3月24日の出入国在留管理庁の報道によれば2022年末には初めて300万人を突破し、過去最高を記録しました。技能実習制度の導入によるベトナムを中心とした東南アジア出身の在留外国人の増加が主な理由と言われています。
在留外国人数の増加の傾向は今後も続くと言われており、JICA(国際協力機構)によれば、2040年の目標GDPを達成するためには、2020年比で約3倍の外国人労働者の数が必要です。2040年には、9都県において、労働人口に占める外国人労働者の割合が10%を超えるという試算もあります。
また、2023年6月には特定技能2号の分野を2分野から11分野へと拡大することが閣議決定され、外国人労働者の受入れが拡大すると予想されています。
訪日外国人・在留外国人の増加傾向が続くことを踏まえると、医療通訳の需要はさらに高まると想定されます。外国人が日本人と同等の医療サービスが受けられるように、また医療機関の方が安心して外国人患者さんを受入れられるように、様々な関係者が協力して体制を整えていくことが望まれています。
医療通訳における課題と展望
これまで、医療通訳における課題と取り組みについて解説してきました。
問題発生のリスクが高い家族や友人・職員による通訳が当たり前の状態から、官公庁・民間・医療機関の努力によって専門スキルを持ったプロによる医療通訳が普及し、医療通訳者の労働環境も改善しています。
しかし、今後はさらなる訪日・在住外国人の増加が想定されています。外国人患者さんを安全に受入れる体制を強固にするために、官・民・医それぞれが医療通訳体制の改善の動きをさらに加速させていくことが求められているでしょう。
メディフォンは、質の高い遠隔医療通訳の提供により、医療機関で外国人患者さんを安全に受入れられる体制の整備に貢献することを目指しています。また、医療通訳者の皆様に適切な報酬をお支払いすることで、持続可能な医療通訳の仕組み拡大にも尽力しています。
医療通訳対応10万件以上の実績をもち、全国約88,000の医療機関でご利用いただける、医療に特化した多言語通訳・機械翻訳サービス「mediPhone(メディフォン)」のサービス資料は以下からダウンロードできますので、ぜひご活用ください。
>>>「mediPhone(メディフォン)」のサービス資料をダウンロードする(無料)







